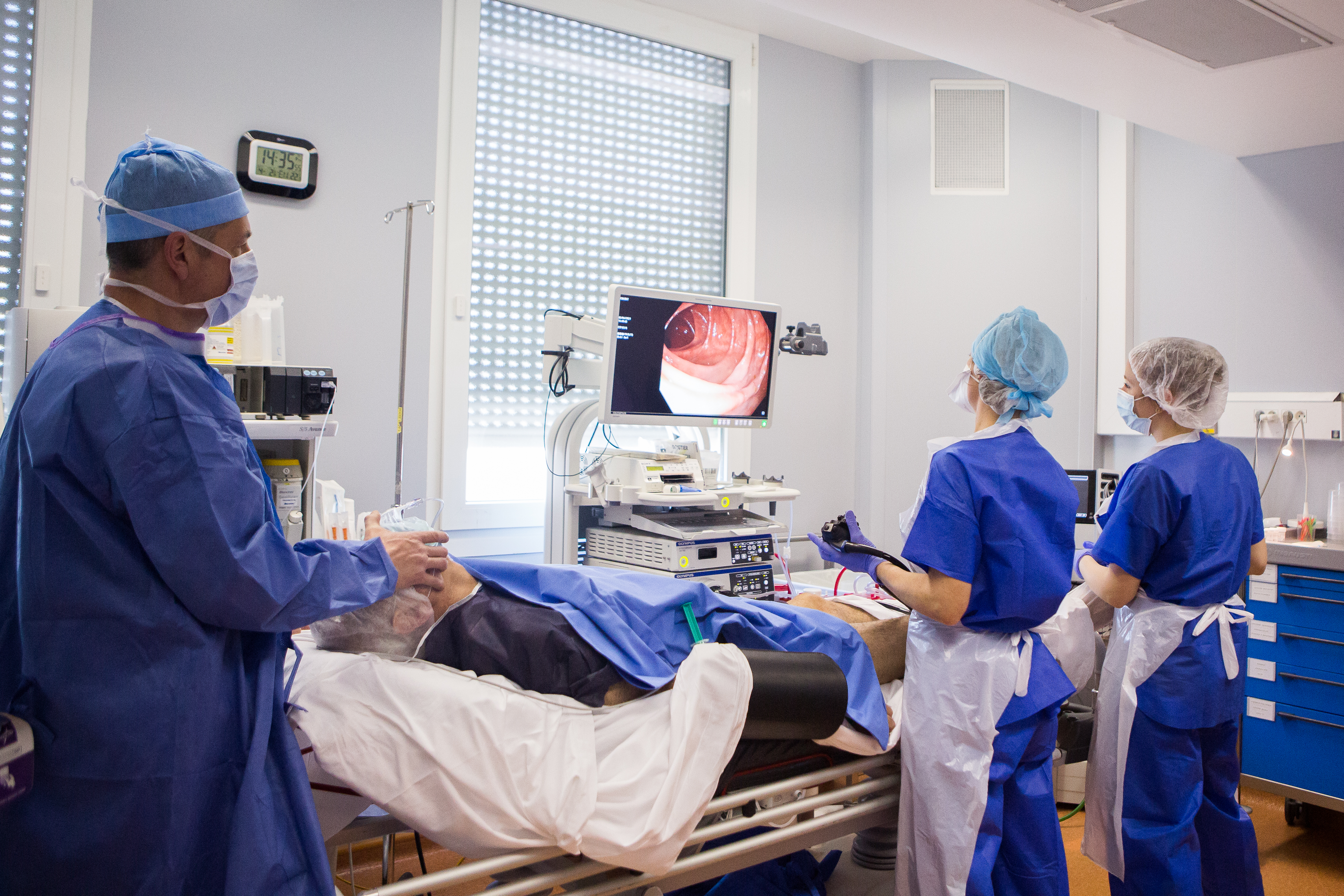
La coloscopie est l’examen de référence pour explorer le colon et le rectum. Elle permet le dépistage du cancer colorectal et le retrait de polypes, lésions bénignes du colon ou du rectum, susceptibles de dégénérer en cancer. Elle permet également de diagnostiquer ou de suivre l’évolution des pathologies digestives, notamment maladies inflammatoires chroniques intestinales, ou colite microscopique et de mettre en évidence des diverticules coliques pouvant être responsables de complications (infection ou saignement) ou des angiodysplasies (lésions vasculaires superficielles responsables parfois de saignement ou d’anémie).
Elle est indiquée en cas d’apparition récente de troubles du transit (diarrhée ou constipation), de douleurs abdominales, de saignements, d’anémie par carence en fer ou de perte de poids inexpliquée. En l’absence de symptômes, cet examen est également recommandé en cas d’antécédent personnel ou familial de polype(s) adénomateux ou de cancer colorectal, ou en cas de positivité d’un test fécal immunologue (FIT).
Cet examen est réalisé sauf exception sous anesthésie générale, en raison de son inconfort.
Afin que la muqueuse soit bien visible et si nécessaire, que des gestes soient effectués au cours de la même intervention, une préparation digestive est indispensable. Pour ce faire, un régime sans résidu doit être réalisé les 3 jours précédant l’examen et une préparation achetée à la pharmacie doit être prise quelques heures avant votre convocation. Cette préparation a été simplifiée, et la quantité de produits à absorber a nettement diminué en volume depuis quelques années. Bien que contraignante, cette préparation digestive est nécessaire à la réalisation de ce geste. Si celle-ci est insuffisante, l'examen ne pourra avoir lieu et il sera alors reporté après réalisation d'une préparation renforcée.
En pratique :
- Vous devez voir en consultation votre gastro-entérologue afin de confirmer l’indication de ce geste, vous informer et établir le protocole optimal de préparation.
- Vous devrez ensuite vous rendre en consultation d’anesthésie (bâtiment Velpeau, au rez-de-chaussée) quelques jours auparavant afin de vérifier que l’examen peut avoir lieu dans les conditions maximales de sécurité et adapter si nécessaire votre traitement. Veuillez rapporter à cette occasion votre ordonnance de traitements habituels et notifier vos antécédents et vos éventuelles allergies ou intolérances.
- Vous devrez également avoir réalisé votre pré-admission en ligne.
- Après avoir réalisé votre préparation digestive à domicile, vous être douché et brossé les dents, rendez-vous au 4e étage, service AMBULATOIRE – AMBUGO. Vous disposerez d’un casier pour y placer vos effets personnels. N’oubliez pas de rapporter votre fiche d’attestation d’information signée à remettre à votre médecin.
- Vous serez alors accompagné(e) au bloc d’endoscopie, où vous serez perfusé(e) puis endormi(e) sous la responsabilité d’un anesthésiste, pendant toute la durée de l’examen (environ une vingtaine de minutes).
- Une fois l’examen terminé, vous serez transféré(e) en salle de réveil pour surveillance puis, vous serez accompagné(e) en salle de collation où un repas vous sera servi. Le médecin vous reverra avant votre sortie pour vous remettre les résultats.
- Vous pourrez ensuite rentrer à domicile, à condition d’être accompagné(e) par un proche, en raison de l’anesthésie générale qui ne vous permet pas de rentrer seul(e). En l’absence d’accompagnant, vous resterez une nuit à l’hôpital pour surveillance.
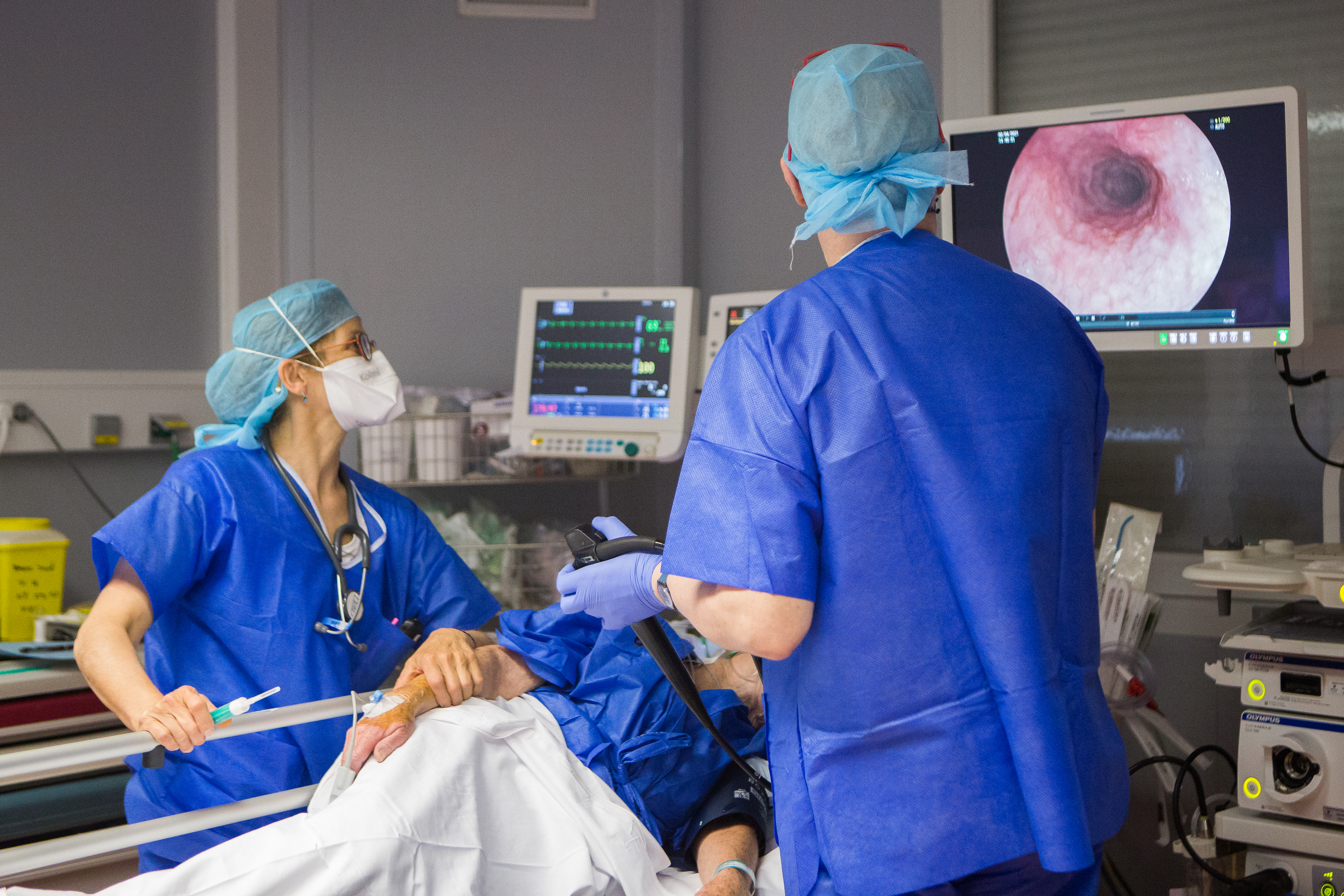
L’endoscopie oeso-gastro-duodénale (EOGD) permet de visualiser la muqueuse de l’œsophage, de l’estomac et le début de l’intestin grêle.
Cet examen est indiqué en cas de douleurs épigastriques, brûlures, reflux gastro-œsophagien, difficultés à avaler, ou à digérer, de vomissements ou en cas de saignement digestif.
Pour réaliser cet examen, et éviter tout risque d’inhalation dans les voies aériennes, l’estomac doit être vide. La seule préparation est d’être à jeûn : ne pas avoir ni mangé, ni bu ni fumé depuis au moins 6 heures.
L’examen se déroule allongé sur le côté gauche, et un dispositif est posé entre les dents de manière à maintenir la bouche ouverte.
L’examen est très désagréable, mais non douloureux, le passage du tube dans la gorge et l’air insufflé induisant une sensation de nausée. Selon l’anxiété et le désir du patient, l’examen peut être réalisé avec une anesthésie locale, ou bien sous anesthésie générale, ce qui nécessitera une hospitalisation ambulatoire de quelques heures, et un retour accompagné après l’examen.
L'EOGD dépiste de nombreuses anomalies (ulcère, gastrite, hernie hiatale, oesophagite) et permet le dépistage du cancer de l'oesophage ou de l'estomac. Des prélèvements (biopsies) sont pratiquées, et recherchent notamment la présence dans la muqueuse gastrique d’une bactérie dénommée helicobacter pylori, qui sera traitée par l’administration d’antibiotiques durant 10 à 14 jours.
Les très rares complications, surviennent le plus souvent en cas de geste thérapeutique. Un saignement, en général minime, peut survenir après biopsie ou résection de polype. Une perforation (brèche de la muqueuse gastro-intestinale) pouvant nécessiter une intervention chirurgicale, est une complication exceptionnelle.
Fiche d'informations avant la réalisation d'une Gastroscopie diagnostique (SFED)
Fiche d'informations avant la réalisation d'une Gastroscopie thérapeutique (SFED)
Cet examen est devenu l’examen de référence de l’exploration de l’intestin grêle.
La capsule endoscopique, d’une taille de 11 x 26 mm, d’un poids de 3.7 g, contient un capteur d’images, 2 batteries et une source d’éclairage. Pendant le trajet de la capsule, celle-ci envoie les images vers un enregistreur porté à la taille du patient. Les images sont prises à une vitesse de 2 par seconde.
Le patient se présente à jeun le jour de l’examen. Avant l’ingestion de la capsule, une ceinture incluant des capteurs, est installée autour de l’abdomen du patient, la ceinture est ensuite fixée à un enregistreur. Une fois le dispositif en place, le patient ingère la capsule avec une gorgée d’eau, suivi d'un demi-litre de médicament (PEG) pour favoriser le transit. Il est ensuite nécessaire de marcher tout au long de la journée. l est possible de boire 2 heures après l’ingestion de la capsule et de faire un repas léger 4 heures après.
En général, la capsule est programmée pour une durée de 7 à 8 heures.
A son retour, le patient remet la ceinture avec l’enregistreur, la batterie et l’ensemble des capteurs. L’enregistreur est ensuite relié à un ordinateur permettant la conversion des informations en image (60 000 images sont ainsi restituées), le siège des lésions étant déterminé grâce à un logiciel de repérage topographique. La lecture du film par le médecin dure entre 45 mn et 1h30, cette durée diminuant avec l’expérience.
L’indication formelle retenue et ayant fait l’objet de nombreuses études et publications sont les anémies causées par un saignement digestif inexpliqué (après fibroscopie et coloscopie normales).

